东科圣康医学科普分享:骨科常见疼痛的处理
 疼痛,是骨科医生面临的常见临床问题。如果不在初始阶段对疼痛进行***控制,持续的疼痛刺激可引起中枢神经系统发生病理性重构,急性疼痛有可能发展为难以控制的慢性疼痛。慢性疼痛不仅是患者的一种痛苦感觉体验,而且会严重影响患者的躯体和社会功能,延长住院时间,增加医疗费用,使患者无法参与正常的生活和社交活动。近年来,随着生活水平的改善和对疼痛认识的提高,人们对镇痛的需求也日益增加。因此,在明确病因、积极治疗原发骨科疾病的基础上,尽早镇痛是医生亟待解决的问题。
疼痛,是骨科医生面临的常见临床问题。如果不在初始阶段对疼痛进行***控制,持续的疼痛刺激可引起中枢神经系统发生病理性重构,急性疼痛有可能发展为难以控制的慢性疼痛。慢性疼痛不仅是患者的一种痛苦感觉体验,而且会严重影响患者的躯体和社会功能,延长住院时间,增加医疗费用,使患者无法参与正常的生活和社交活动。近年来,随着生活水平的改善和对疼痛认识的提高,人们对镇痛的需求也日益增加。因此,在明确病因、积极治疗原发骨科疾病的基础上,尽早镇痛是医生亟待解决的问题。
这里,对疼痛处理仅指对非恶性、肿瘤性的急、慢性骨骼肌肉疼痛及骨科围手术期疼痛的处理,不涉及对其原发疾病的诊断和处理。 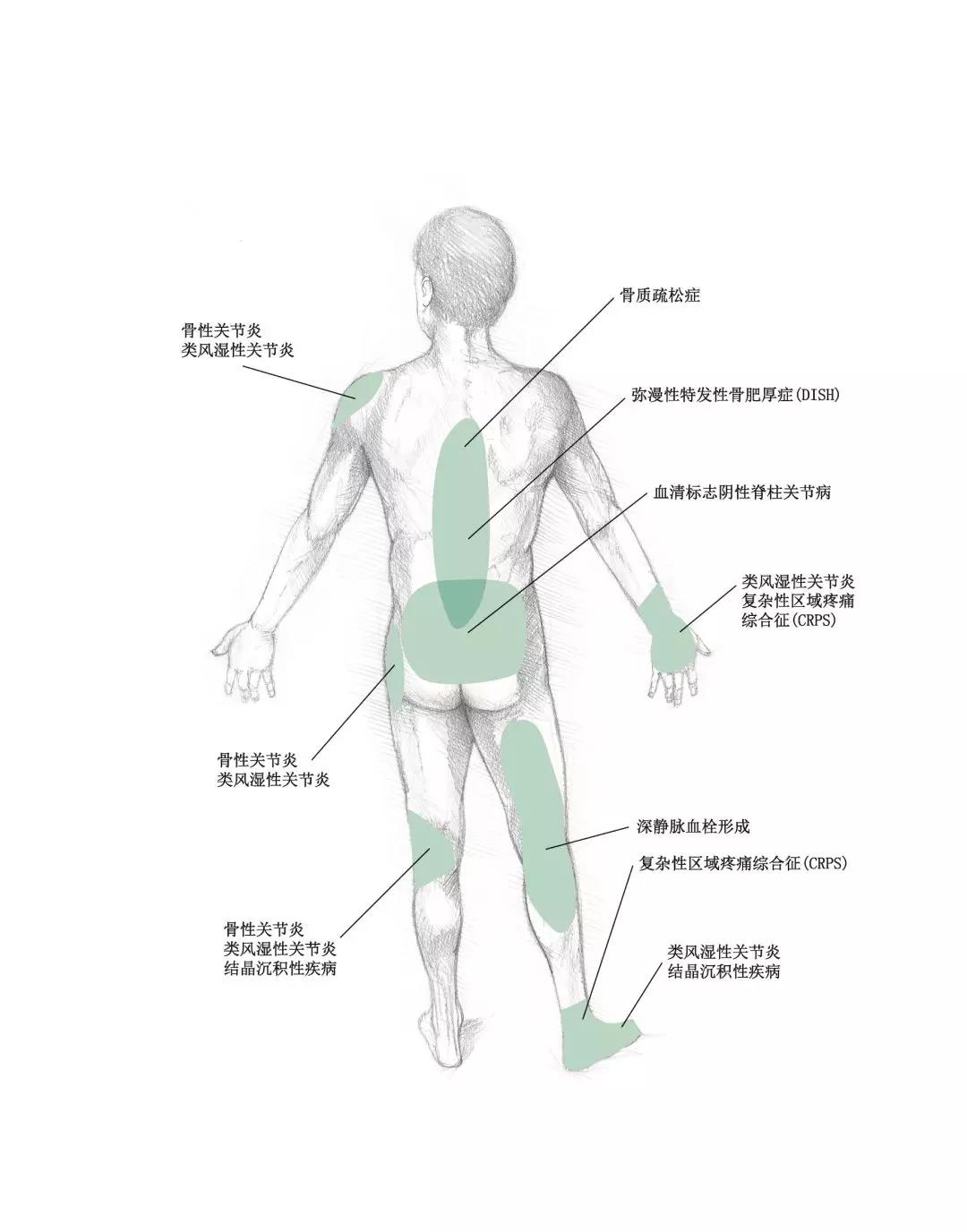
普通骨科疼痛部位图示
一
疼痛的分类
1. 根据疼痛持续的时间和性质分:
急性疼痛:新近产生并可能短期存在(3个月内)的疼痛。
慢性疼痛:持续3个月的疼痛。
2. 根据病理学机制分:
伤害感受性疼痛:指伤害感受器受到有害刺激引起的反应,疼痛的感知与组织损伤有关。
神经病理性疼痛:由外周或中枢神经系统损伤或疾病引起的疼痛综合征。
二
疼痛的判定及评估
在疼痛诊断与评估过程中,应通过详细的病史询问、体格检查及辅助检查,确认患者是否存在以下情况:
(1)需要紧急评估处理的严重情况,如肿瘤、感染、骨折及神经损伤等;
(2)影响康复的精神和职业因素,包括:对疼痛的态度、情感、 职业特点等。对于上述临床、精神和职业因素需要同时进行干预处理。
三
疼痛的处理目的及原则
(一 )疼痛的处理目的:
1. 解除或缓解疼痛;
2.改善功能 ;
3.减少药物的不良反应 ;
4.提高生活质量,包括身体状态、精神状态的改善。
(二 )疼痛的处理原则:
1.重视健康宣教:疼痛患者常伴有焦虑、紧张情绪,因此需要重视对患者进行健康教育,并与其沟通,以得到患者的配合,达到理想的疼痛治疗***。
2.选择合理评估:对急性疼痛而言,疼痛评估方法宜简单。如需要量化疼痛的程度,可以选择量化方法。
3.尽早治疗疼痛:疼痛一旦变成慢性,治疗将更加困难。 因此,早期治疗疼痛十分必要。对术后疼痛的治疗,提倡超前镇痛(preemptive analgesia),即在伤害性刺激发生前给予镇痛治疗。
4.提倡多模式镇痛:将作用机制不同的药物组合在一起, 发挥镇痛的协同或相加作用,降低单一用药的剂量和不良反应,同时可以提高对药物的耐受性,加快起效时间和延长镇痛时间。
目前,常用模式为弱阿片类药物与对乙酰氨基酚或非甾体类抗炎药(NSAIDs)等的联合使用,以及NSAIDs和阿片类药物或局麻药联合用于神经阻滞。但应注意便面重复使用同类药物。
5.注重个体化镇痛:不同患者对疼痛和镇痛药物的反应存在个体差异,因此镇痛方法应因人而异,不可机械地套用固定的药物方案。个体化镇痛的最终目标是应用最小的剂量达到***的镇痛***。
四
骨科疼痛处理的常用方法
(一 )非药物治疗:
包括患者教育、物理治疗(冷敷、热敷、 针灸、按摩、经皮电刺激疗法)、分散注意力、放松疗法及自我行为疗法等。
非药物治疗对不同类型疼痛有不同的治疗***及注意事项,应根据疾病及其进展选择不同的治疗方法。
(二)药物治疗
1.局部外用药物:
各种NSAIDs乳胶剂、膏剂、贴剂和非 NSAIDs擦剂辣椒碱等。局部外用药物可以***缓解肌筋膜炎、肌附着点炎、腔鞘炎和表浅部位的骨关节炎、类风湿关节炎等疾病引起的疼痛。
2.全身用药:
(1)对乙酰氨基酚:
可抑制中枢神经系统合成前列腺素,产生解热镇痛作用,日剂量不超过4000 mg 时不良反应小,过量可引起肝损害,主要用于轻中度疼痛。
(2) NSAIDs:
可分为传统非选择性NSAIDs和选择性COX-2抑制剂,用于轻、中度疼痛或重度疼痛的协同治疗。目前,临床上常用的给药方式包括口服、注射、置肛等。
选用 NSAIDs时需参阅药物说明书并评估NSAIDs的危险因素(表1)。

注意事项:
如患者发生胃肠道不良反应的危险性较高,使用非选择性NSAIDs时加用H2受体阻断剂、质子泵抑制剂和胃黏膜保护剂米索前列醇(misoprostol)等胃肠道保护剂,或使用选择性COX-2抑制剂。
应用NSAIDs时,对于心血管疾病高危患者,应权衡疗效和***性因素。
应注意避免同时使用两种或两种以上NSAIDs。老年人宜选用肝、肾、胃肠道***性记录好的NSAIDs药物。
(3)阿片类镇痛药:
主要通过作用于中枢或外周的阿片类受体发挥镇痛作用,包括*********、曲马多、吗啡、*********等。
阿片类镇痛药最常见的不良反应包括:恶心、呕吐、便秘、嗜睡及过度镇静、呼吸抑制等。
阿片类镇痛药用于治疗慢性疼痛时,应及时检测患者疼痛程度,以调整其剂量,避免药物依赖。
(4)复方镇痛药:
由两个或多个不同作用机制的镇痛药组成,以达到协同镇痛作用。目前,常用的复方镇痛药有对乙酰氨基酚加曲马多等。在复方制剂中,对乙酰氨基酚日剂量不超过2000 mg 。
(5)封闭疗法:
是将一定浓度和数量的类固醇激素注射液和局部*********混合注射到病变区域,如关节、筋膜等。
临床应用类固醇激素主要是利用其抗炎作用,改善毛细血管的通透性,抑制炎症反应,减轻致病因子对机体的损害。常用皮质激素有甲基强的松龙、地塞米松等。
应用于局部神经末梢或神经干周围的常用药物为利多卡因、普鲁卡因和罗哌卡因等。
(6)辅助药物:
包括镇静药、抗抑郁药、抗焦虑药或肌松药。
五
骨骼肌肉疼痛处理流程

主要包括:
①评估病史、体格检查等;
②制定疼痛处理方案;
③分析疼痛、镇痛***和不良反应;
④必要时修改疼痛处理方案;
⑤健康宣教及反复评估。
六
骨科围手术期疼痛处理
骨科围手术期疼痛包括原发疾病和手术操作引起的疼痛,或两者兼而有之。
围手术期镇痛的目的:
(1)减轻术后疼痛,提高患者的生活质量;
(2)提高患者对手术质量的整体评价;
(3)使患者更早地开展康复训练;
(4)降低术后并发症。
术前疼痛评估:
包括相关病史,药物治疗史,体检结果等。再次评估疼痛、镇痛***及不良反应,调整镇痛方案。
围手术期疼痛处理:
围手术期镇痛:
评估风险后,可选择硬膜外或内服阿片类镇痛、患者自控疼痛或区域阻滞镇痛。
多模式镇痛:
1.用药多途径:硬膜外、静脉、局部麻醉、口服、外用等。
2.药物选择多模式:阿片类与NSAIDs、COX-2抑制剂或对乙酰氨基酚联合应用。
3.个体化镇痛:治疗方案、剂量、途径及用药时间应个体化。
关注特殊人群:
①儿童;②老年人;③疾病晚期;
④认知、交流有障碍者。
制定围手术期镇痛方案:
参考因素:手术类型及预期术后疼痛程度,并综合考虑各种治疗的利益风险。
疼痛治疗计划的制定原则:及早开始镇痛、个体化镇痛、多模式镇痛。
术前准备:
1.药物调整,避免突然撤药。
2.降低术前疼痛和焦虑的治疗
3.作为多模式镇痛的组成部分之一,术前镇痛;
4.患者及家属教育(包括行为疼痛控制技巧等)。
术前镇痛:
部分患者由于原发疾病,需要术前镇痛治疗。
考虑到药物对出血的影响(如阿司匹林),应换用其他药物或停止使用。
术后镇痛:
术后疼痛强度高,炎症反应重;不同手术的疼痛强度及疼痛持续时间有较大差异,与手术部位及手术类型相关。术后即可进食者可采用口服药物镇痛,术后禁食者可选择静脉点滴等其他给药方式。
轻度疼痛:节清洗术,局部软组织手术,内固定取出等。
中度疼痛:关节韧带重建,脊柱融合术,椎板切除术等。
重度疼痛:骨肿瘤手术,关节置换术,骨折内固定术,截肢术等。